INTRODUÇÃO:
Os divertículos do cólon representam uma condição adquirida e extremamente comum nos dias atuais. Apresentando diferentes etiologias ( causas ) podem ser classificados em: divertículo isolado do ceco, doença diverticular difusa dos cólons, também conhecida como diverticulose e doença diverticular da sigmoide. Cerca de 95% dos pacientes com diverticulose têm comprometimento da sigmoide e apenas 5% do ceco. Quando presentes nessa condição, os divertículos do ceco têm etiologia diferente da do divertículo isolado do ceco que é congênito.
Os pacientes com diverticulose tem de 10% a 25% de chance de desenvolver diverticulite durante sua vida, complicação que afeta, sobretudo, os portadores de divertículos no sigmoide. Desfazendo uma crença de muitos anos, os caroços ou sementes não são causa de diverticulite ( inflamação da sigmoide ) ou de sangramento. A ideia de que os portadores de divertículo não podem comer milho, tomate com semente, uva com caroço e outras sementes não é verdadeira. Esse é um conceito que perdura há mais de cinquenta anos e, é baseado na ideia de que ao entrar no divertículo a semente obstruiria o mesmo desencadeando o processo inflamatório. Nunca tivemos oportunidade de operar um paciente com doença diverticular da sigmoide ou diverticulite e encontrar dentro do divertículo um caroço de uva por exemplo. Anne F. Perry e Robert S. Sander esclareceram essa dúvida num trabalho escrito na revista “Clinical Gastroenterology And Hepatology 2013;11:1532-1537”.(Podcast interview: www.gastro.org/chgpodcast.). Esse fato já havia sido demonstrado anteriormente num trabalho publicado – JAMA 2008;300:907-914 – por Stratte et al. Ainda assim, a despeito de todas as evidências contrarias, a crença continua e, é comum vermos pacientes orientados a não ingerirem sementes.
Atualmente estima-se que aproximadamente 50% dos adultos com mais de 60 anos tem divertículos no cólon. Essa incidência é comum para ambos os sexos, porém, maior no sexo masculino na faixa etária inferior a 40 anos.
IMPORTÂNCIA DA DIETA:
É atribuída a dieta uma grande importância na etiologia da doença diverticular dos cólons. Sua maior incidência nos países desenvolvidos onde a dieta pobre em fibra predomina reforça essa teoria. Na África, por exemplo, onde a dieta é muito rica em fibra essa doença é rara. A ingesta deficiente em fibra acarreta constipação com consequente aumento da pressão intraluminar no cólon, o que acaba por promover a herniação da mucosa através da parede do cólon determinando o aparecimento do divertículo. O esforço para evacuar o pequeno conteúdo fecal nesses casos é um fator predisponente. A pouca ingesta de fibra também modificaria a flora bacteriana atualmente considerada também como uma das causas da doença diverticular. A dieta hoje tem implicações não só nas doenças do cólon como também na doença coronariana e no câncer. Os suplementos dietéticos com fibra aumentam o volume fecal, diminuem a pressão intraluminar do cólon e aceleram o trânsito intestinal fazendo com que substâncias nocivas fiquem menos tempo em contato com a mucosa. Apesar disso ainda existem trabalhos contestando a dieta pobre em fibra como um fator determinante da diverticulose.
A doença diverticular difusa dos cólons – diverticulose – usualmente é assintomática e descoberta incidentalmente. Os pacientes podem eventualmente se queixar de uma dor abdominal crônica, tipo cólica ou contínua, aliviada pela evacuação. A constipação é uma queixa constante e alguns chegam a fazer uso de laxantes para conseguirem evacuar.
Na presença de infecção – diverticulite – que acontece por comprometimento do sigmóide, os sinais clássicos são: dor no quadrante inferior esquerdo de intensidade variável, febre e irregularidade no ritmo intestinal. A presença de sintomatologia urinária chama atenção para o risco de uma perfuração do intestino para a bexiga, complicação pouco frequente, mais que sempre deve ser lembrada nessa situação. Nos casos mais grave o paciente pode apresentar taquicardia, tradução de uma infecção sistêmica. A diarréia pode estar presente, embora não seja comum, no paciente com diverticulite.
O diagnóstico é feito pela história clinica, exame físico e exames complementares. No exame físico o paciente apresenta dor à palpação do quadrante inferior esquerdo de intensidade variável dependendo do estagio da doença. A sigmoide torna-se facilmente palpável e sua mobilização muito dolorosa. Quando a infecção atinge o peritônio parietal a descompressão do abdome é muito dolorosa. O diagnóstico diferencial com várias outras patologias deve ser feito para que se possa instituir a terapêutica adequada.
Os exames de laboratório podem revelar uma infecção ou não caso o paciente tenha como causa de sua sintomatologia o espasmo intestinal. Nessa eventualidade o principal sintoma é sempre a dor e o desconforto do lado esquerdo do abdome.
A tomografia computadorizada do abdome é o principal exame de imagem realizado para diagnóstico da diverticulite. Através dele podemos ver o espessamento da parede intestinal, a presença dos divertículos, analisar a intensidade da inflamação bem como diagnosticar abcessos, fístula, peritonite, perfuração e outras complicações que podem acompanhar esse quadro. Outros exames de imagem podem ser solicitados para melhor esclarecimento do caso. A cintigrafia com leucócito marcado é um deles. Pouco usado no nosso meio é muito útil na avaliação da cura completa do processo inflamatório.
A colonoscopia nunca deve ser realizada como meio diagnóstico de um paciente com diverticulite aguda. Quando realizada nessas circunstâncias o risco de perfuração é elevado obrigando muitas vezes a realização de uma colostomia antes desnecessária. Sua principal indicação é afastar a possibilidade de câncer, sobretudo, no paciente que vai ser operado. Quando indicada nunca deve ser feita antes de pelo menos seis semanas ou após a cura completa do episódio de diverticulite.
O tratamento da doença diverticular da sigmóide sem diverticulite consiste basicamente numa dieta adequada que promova o funcionamento regular do intestino. O uso de antiespasmódicos é aconselhado quando o paciente tem a forma hipertônia onde o espasmo intestinal é frequente. Com a regularização do rítmo intestinal usualmente a sintomatologia desaparece.
Na diverticulite, depende da forma de apresentação da doença. Nas formas leves o paciente pode ser tratado como externo sendo orientado quanto a dieta a ser feita e como tomar os antibióticos. Nas formas mais graves a internação é mais aconselhada. Nesse caso há necessidade de se zerar a dieta por pelo menos 24 horas para melhor entendimento quanto a evolução do quadro. O antibiótico deve ser administrado por via venosa. Raramente esses pacientes necessitam ser operados de urgência nos dias atuais.
O tratamento cirúrgico da diverticulite se restringe as formas complicadas da doença e são inúmeras as opções. Muitos desses pacientes que abrem o quadro com abscesso são primeiro submetidos a uma drenagem do abscesso guiada pela tomografia computadorizada antes de serem submetidos a uma operação.
A cirurgia eletiva, fora da crise, tem sua indicação ainda hoje muito discutida. Vários são os fatores que influenciam nessa decisão. De uma maneira geral é aceito que o paciente com mais de três crises de diverticulite devem ser operados. Esse conceito se baseia no alto índice de recorrência dos sintomas que podem variar de 7% a 62% e, porque as recidivas são mais difíceis de serem tratadas. Existem trabalhos importantes na literatura mostrando que a recidiva dos pacientes tratados de diverticulite ocorreram, numa série em 13% depois de nove anos e, num outro trabalho 19% em 16 anos. Por essas divergências encontradas na literatura a American Society of Colon and Rectal Surgeons recomenda que a indicação cirúrgica seja baseada na análise individual de cada caso. Nessa análise são levados em consideração fatores como a idade do paciente, suas comorbidades, a frequência e a intensidade de suas crises anteriores bem como a persistência dos sintomas após a remissão do quadro agudo e o quanto isso afeta a qualidade de vida.
No paciente jovem de 25% a 80% são operados no primeiro episódio. Ainda assim uma análise criteriosa se faz necessária visto que em alguns casos a recidiva pode não acontecer.
Quando indicada a operação ela pode ser executada da maneira convencional através de uma laparotomia, por laparoscopia que hoje é bastante executada em nosso meio sendo a primeira opção nos casos não complicados e mesmo em algumas complicações, e por cirurgia robótica que começa a ser disponível em nossos hospitais. A decisão pelo melhor tipo de tratamento a ser escolhido deve ser feita pelo cirurgião que exporá suas razões de forma clara ao paciente. Alguns desses pacientes podem vir a presentar recidiva da doença mesmo já tendo sido operados. Em alguns casos isso se deve a ressecção econômica do intestino e em outros a progressão da doença.
Finalizando gostaria de deixar claro que muitas questões relevantes ainda precisam ser respondidas em relação a etiologia dessa doença e da melhor maneira de tratá-la.
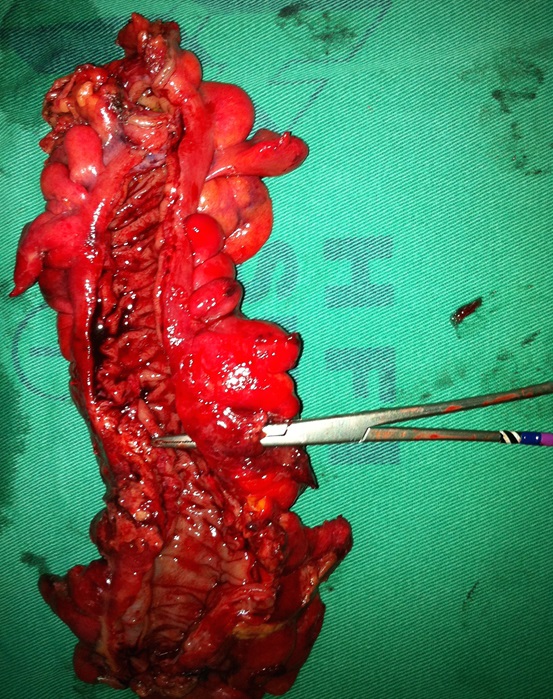
Fig. Diverticulite perfurada. Pinça revelando o local da perfuração
Autor:
Octavio Pires Vaz – Membro Titular da Academia Nacional de Medicina